Infiltración del Músculo Piramidal
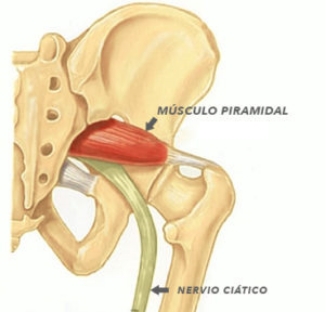
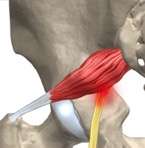
El músculo PIRAMIDAL también llamado Piriforme, es un músculo que se encuentra en las nalgas por delante de los músculos glúteos de cada lado.
Este músculo está en contacto directo con el nervio ciático, justo por detrás del mismo.
El Síndrome Piramidal consiste en la inflamación del músculo piramidal, el cual, al estar en contacto directo con el nervio ciático, se inflama.
Los síntomas son dolor en la zona glútea al estar sentado mucho tiempo, con necesidad de cambio de posición, con dolor al pararse. Al aumentar la inflamación, el dolor puede irradiarse al muslo, simulando una ciatalgia.
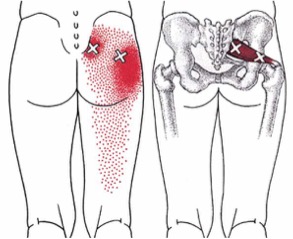
Las causas pueden ser un trauma que afecte la pelvis o nalga, hipertrofia o crecimiento del músculo (por inflamación debido al apoyo prolongado sobre éste), anormalidades anatómicas del mismo o del nervio ciático, fibras accesorias del músculo, miositis piramidal, condiciones que promuevan la rotación interna de la cadera, cambios en la biomecánica de la columna por hernias intervertebrales, listesis vertebral, posterior a reemplazo de cadera, asimetría de miembros inferiores o deportes.
El Síndrome Piramidal es frecuentemente el responsable de los dolores de espalda baja y ciática.
Actualmente es subdiagnosticado, ya que solo se evalúa por la sintomatología y el examen físico del paciente.
Se puede dar también simultáneamente con otros diagnósticos en columna, así como consecuencia de los mismos.
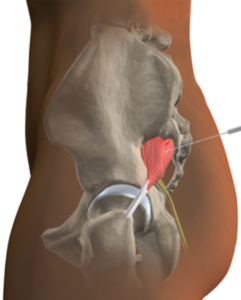
La Infiltración del Músculo Piramidal consiste en el relajamiento de las fibras musculares del piramidal, y en el consiguiente alivio de la inflamación del nervio ciático.
De forma muy precisa, guiándonos con ecografía y fluoroscopía, se ingresa con una aguja fina hasta el músculo piramidal, donde se inyecta una sustancia con anestésico y corticoide, las cuales desinflaman el músculo a corto y largo plazo respectivamente.
El tiempo de mejoría de los síntomas, varía ampliamente, la mayoría desaparecen progresivamente en la primera semana, otros pueden referir la disminución de la sintomatología recién al mes.
Son muy pocos los casos que pueden requerir nuevas infiltraciones, lo cual se realizaría posterior a los 3 meses del procedimiento.
Información Adicional
– Estar en ayunas, mínimo 6 horas antes del procedimiento.
– Continuar con su medicación habitual, incluso el día del procedimiento.
**Si estuviera en tratamiento con anticoagulantes: Suspenderlos 05 días antes del procedimiento.
– Acudir 30 minutos antes de la cita programada, acompañado de un familiar y /o responsable.
– Llevar los estudios de imágenes con los que fue evaluado (Tomografía, Resonancia, Ecografía, etc.)
– En caso el/los día(s) previo(s) presente malestar general, problemas respiratorios gástricos o urinarios, como signos de infección o descompensación, favor comunicarse a la institución, para ser evaluada o postergar el procedimiento.
En los procedimientos mínimamente invasivas de Radiología Intervencionista, se cuenta con un un médico anestesiólogo en el equipo médico, quien brinda una sedación consciente monitorizada. Esta se administra mediante una vía endovenosa periférica, donde el paciente estará adecuadamente monitorizado en sus funciones vitales y sedado de manera suficiente que no sienta ningún tipo de dolor ni molestia durante el procedimiento.
Asimismo, el médico radiólogo intervencionista aplica anestesia local con una aguja muy pequeña en la zona donde se realizará la punción.
La gran diferencia con cualquier cirugía convencional, es que no usamos anestesia general, evitando así los grandes riesgos que ésta puede conllevar.
– Una vez terminado el procedimiento, se colocará un parche en la zona tratada.
– Luego pasará a una sala de reposo donde permanecerá aprox 2 horas.
– Debido a la anestesia, recién podrá ingerir dieta blanda 3 horas después del procedimiento, y dieta completa a partir del día siguiente.
– Dependiendo del procedimiento, se requiere hospitalización solo por la primera noche para observación. En el caso de infiltraciones es ambulatorio.
– Al día siguiente debe reiniciar la medicación que consumía de manera regular y agregar la medicación que se indicara.
– El reposo absoluto es solo para la primera noche. Al día siguiente se empieza a caminar inicialmente por tramos cortos.
– Al estar sentado y echado, mantener constantes cambios de posición.
– Dormir por la noche en decúbito lateral (poner una pequeña almohada entre ambas rodillas).
– No cargar peso ni realizar esfuerzos físicos fuertes.
– No realizar frotaciones ni masajes en la zona tratada.
– Compresas de agua caliente a partir del 3 día; de 3 a 4 veces al día por 15min.
Debido a la asepsia requerida en los procedimientos de columna vertebral, a pesar de ser procedimientos no vasculares, utilizamos la sala de hemodinámica para procedimientos vasculares.
En cada sala de intervención contamos con un equipo de Rayos X especial llamado Angiógrafo que cuenta con importantes propiedades:
1) Sustracción Digital, lo cual nos permite:
– Tomar varias placas o imágenes por segundo.
– Retirar o sustraer las estructuras óseas para poder ver más claramente la región a estudiar.
– Realizar mapas, que nos indica el camino por el cual debemos navegar con el catéter.
– Utilizar diversas modalidades para obtener la mayor información de cada lesión.
2) Arco en C
– Gira alrededor del paciente, evitando que se lo tenga que estar movilizando.
– Permite cualquier angulación para estudiar cualquier tipo de lesión.
3) Mesa
Permite, en combinación con el Arco en C, moverla en todas las direcciones.
Asimismo, algunos de los procedimientos suelen realizarse con ecografía para visualizar el trayecto de entrada, y agregando el doppler para evitar estructuras vasculares, de tal forma que el abordaje sea muy preciso.
Llena el formulario y nuestro equipo te responderá a la brevedad