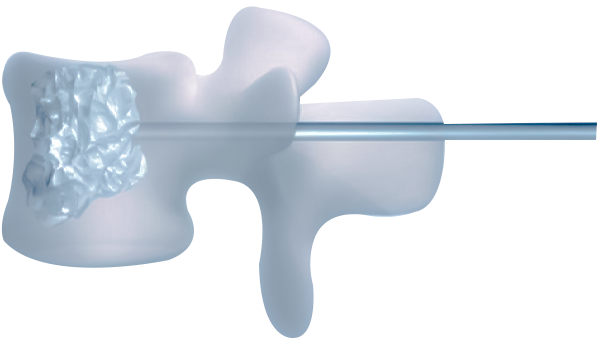
Vertebroplastía Percutánea
La Vertebroplastía está indicada en cualquier patología vertebral que tenga edema medular, corroborado por la una secuencia especial de la Resonancia Magnética, lo cual indica que la vértebra se encuentra debilitada.
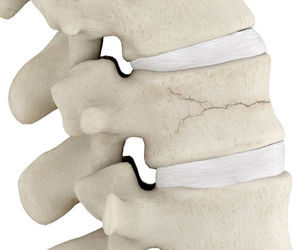
Patologías que se benefician de la Vertebroplastía:
- Fracturas vertebrales osteoporóticas
- Hemangiomas vertebrales
- Tumores malignos, metástasis o Mieloma múltiple vertebral
- Fracturas vertebrales traumáticas
Las vértebras se pueden fracturar por un fuerte trauma incluso en pacientes jóvenes, pero la mayoría de fracturas se dan por pérdida de la masa ósea debido a Osteoporosis.
Los factores de riesgo a tener osteoporosis son:
– Edad avanzada
– Sexo femenino: Post-menopausia
– Historia familiar de osteoporosis
– Sedentarismo o reposo prolongado
– Uso a largo plazo de corticosteroides o anticonvulsivantes
– Quimioterapia o radioterapia previa
– Hipertiroidismo
– Dieta baja en calcio
– Trastornos alimentarios: Anorexia, bulimia
– Consumo de tabaco o alcohol
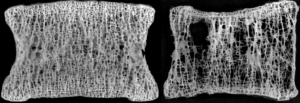
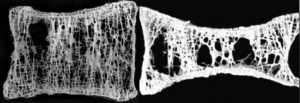
La osteoporosis se desarrolla silenciosamente, y suele manifestarse cuando los las trabéculas óseas se adelgazan y van disminuyendo en cantidad, haciéndose tan débiles que ante un simple movimiento brusco, tracción o pequeño traumatismo imperceptible, se produce una colapso o aplastamiento vertebral.
Las Fracturas Vertebrales son causantes de un dolor intenso súbito, descritas en la literatura como uno de los dolores más invalidantes. También pueden ocasionar un dolor subagudo, y progresar gradualmente hasta llegar a un síndrome doloroso agudo severo ocasionando dolor limitante, discapacidad, movilidad limitada, dependencia, deterioro funcional, depresión, reducción de la calidad de vida.
Es indispensable un estudio de Resonancia Magnética con secuencia STIR actualizado (menos de 3 meses).
Uno de los requisitos para realizar el procedimiento, es que la fractura se encuentre con edema vertebral, lo cual se observa en el evento agudo de los primeros meses. Esto solo se evalúa adecuadamente por una secuencia especial con sustracción grasa (STIR) de la Resonancia Magnética.
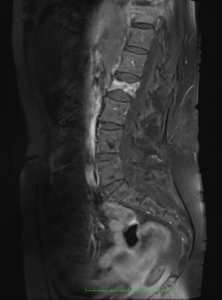
Una radiografía simple o una Tomografía solo nos indica la existencia o las características de la fractura, pero no determina el tiempo de la misma, pudiendo existir una vértebra fracturada que se observe colapsada, pero que sea antigua, por lo que en la resonancia no se evidenciaría edema vertebral, y no sería candidato.
En los casos donde se contraindica el estudio de Resonancia Magnética (pacientes con marcapaso u otros implantes metálicos) se realiza la Gammagrafía Ósea con el mismo fin de localizar el área de edema medular.
La Vertebroplastía es un procedimiento mínimamente invasivo para tratar las fracturas vertebrales agudas dolorosas, con mínimos riesgos: sin necesidad de anestesia general, cortes ni cicatrices, lo que conlleva a una rápida recuperación.
Se viene realizando desde 1983 en Francia, 1993 en Estados Unidos, y desde 1997 en nuestra institución con excelentes resultados. Actualmente se encuentra muy difundido y es aplicado mundialmente.
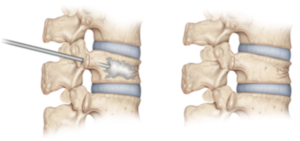
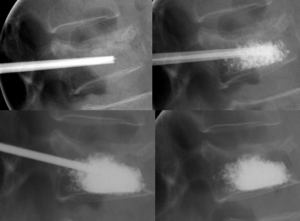
De forma muy precisa, guiados por imágenes radiológicas visualizadas en tiempo real a través de fluoroscopía, se accede mediante los pedículos de las vértebras, ingresando al cuerpo vertebral con una aguja hueca, e inyectando una mezcla de cemento quirúrgico dentro del hueso fracturado. Cuando el cemento solidifica, la vértebra se estabiliza.
– Reducción o desaparición del dolor.
– Estabilización de la fractura, impidiendo un mayor aplastamiento.
– Fortalecimiento de la vértebra fracturada.
– Incremento de la estabilidad mecánica de la columna.
– Permite la movilidad, flexibilidad y velocidad de movimiento.
– Devuelve la Independencia al paciente.
Antiguamente el tratamiento era conservador, solo se recomendaba uso de faja o corsé para el soporte de la espalda, analgésicos que resultaban inefectivos ya que el dolor suele ser muy intenso por meses, y reposo en cama que resultaba siendo contraproducente, pues la inmovilización acelera la osteoporosis, contribuyendo a nuevas fracturas posteriores en vértebras vecinas, y creando deformidad en la columna.
Información Adicional
– Estar en Ayunas, mínimo 6 horas antes del procedimiento
– Continuar con su medicación habitual, incluso el día del procedimiento.
**Si estuviera en tratamiento con Anticoagulantes: Suspenderlos 05 días antes del procedimiento.
– Acudir 30 minutos antes de la cita programada, acompañado de un Familiar y /o Responsable.
– Llevar los Estudios de Imágenes con los que fue evaluado (Tomografía, Resonancia, Ecografía, etc.)
– En caso el/los día(s) previo(s) presente malestar general, problemas respiratorios gástricos o urinarios, como signos de infección o descompensación, favor comunicarse a la Institución, para ser evaluada o postergar el procedimiento.
En los procedimientos mínimamente invasivas de Radiología Intervencionista, se cuenta con un un médico anestesiólogo en el equipo médico, quien brinda una Sedación consciente monitorizada. Esta se administra mediante una vía endovenosa periférica, donde el paciente estará adecuadamente monitorizado en sus funciones vitales y sedado de manera suficiente que no sienta ningún tipo de dolor ni molestia durante el procedimiento.
Asimismo, el médico radiólogo intervencionista aplica anestesia local con una aguja muy pequeña en la zona donde se realizará la punción.
La gran diferencia con cualquier cirugía convencional, es que no usamos Anestesia General, evitando así los grandes riesgos que ésta puede conllevar.
– Una vez terminado el procedimiento, se colocará un parche en la zona tratada.
– Luego pasará a una sala de reposo donde permanecerá aprox 2 horas.
– Debido a la Anestesia, recién podrá ingerir dieta blanda 3 horas después del procedimiento, y dieta completa a partir del día siguiente.
– Dependiendo del procedimiento, se requiere hospitalización solo por la primera noche para observación. En el caso de infiltraciones es ambulatorio.
– Al día siguiente debe reiniciar la medicación que consumía de manera regular y agregar la medicación que se indicara.
– El reposo absoluto es solo para la primera noche. Al día siguiente se empieza a caminar inicialmente por tramos cortos,
– Al estar sentado y echado, mantener constantes cambios de posición.
– Dormir por la noche en decúbito lateral (poner una pequeña almohada entre ambas rodillas).
– No cargar peso ni realizar esfuerzos físicos fuertes.
– No realizar frotaciones ni masajes en la zona tratada.
– Compresas de agua caliente a partir del 3 día; de 3 a 4 veces al día por 15min.
Debido a la asepsia requerida en los Procedimientos de Columna Vertebral, a pesar de ser procedimientos no vasculares, utilizamos la sala de Hemodinámica para procedimientos Vasculares.
En cada Sala de Intervención contamos con un equipo de Rayos X especial llamado Angiógrafo que cuenta con importantes propiedades:
1) Sustracción Digital, lo cual nos permite:
– Tomar varias placas o imágenes por segundo,
– Retirar o sustraer las estructuras óseas para poder ver más claramente la región a estudiar.
– Realizar mapas, que nos indica el camino por el cual debemos navegar con el catéter.
– Utilizar diversas modalidades para obtener la mayor información de cada lesión.
2) Arco en C
– Gira alrededor del paciente, evitando que se lo tenga que estar movilizando.
– Permite cualquier angulación para estudiar cualquier tipo de lesión.
3) Mesa
Permite, en combinación con el Arco en C, moverla en todas las direcciones.
Asimismo, algunos de los procedimientos suelen realizarse con Ecografía para visualizar el trayecto de entrada, y agregando el Doppler para evitar estructuras vasculares, de tal forma que el abordaje sea muy preciso.